| Отдаленные результаты локальной стероидной терапии артроза коленных суставах |
|
| |
"Внедрение
в клиническую практику локальной стероидной терапии воспалительных поражений
суставов и патологии мягких тканей явилось одним из крупных достижений медицины
середины XX века."
Насонов Е.Л., Чичасова Н.В., Ковалев В.Ю.
Локальная терапия глюкокортикоидами
Русский медицинский журнал, 1999.-№8.-С. 385-391 |
|
"Несмотря
на непревзойдённые противовоспалительные и анальгетические свойства, внутрисуставное
введение глюкокортикостероидов остаётся терапией отчаяния и весьма рискованным
мероприятием.
Полярные представления о хондропротективных и хондродегенерирующих свойствах
этих препаратов имеют практически равное количество подтверждений".
Лялина В.В., Сторожаков Г.И.
Первый опыт внутрисуставного применения "Артрозилен" при остеоартрозе
коленных суставов
Московский медицинский журнал, 2000.- № 12.- С. 41-42 |
|
За период с 1990 г. по 1993 г. в условиях поликлиники проведена инъекционная локальная стероидная терапия (ЛСТ) 61 больному артрозом (остеоартрозом) коленных суставов в фазе обострения. Преобладали больные со II-й стадией болезни и с I-й степенью функциональных нарушений суставов. Средний возраст составил 68,2 года.
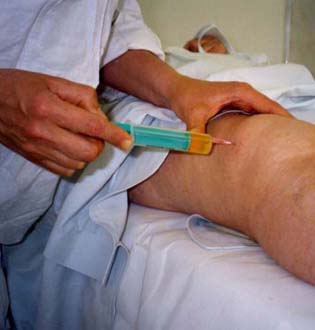 |
1-й группе из 20 больных выполнялись классические
интраартикулярные игольно-шприцевые инъекции (ИШИ) 20 мг кеналога с 0,5
мл 2% раствора новокаина 1 раз в неделю максимум до 4-х раз. В среднем в
коленный сустав выполнялось по 1,84 ИШИ. |
|
2-й группе из 41 больного проводились интра-
и периартикулярные игольно-струйные инъекции (ИСИ) с помощью полуавтоматического
игольно-струйного инъектора "ИСИ-1" тех же препаратов, в той же
дозе и с той же кратностью, что и в 1-й группе. В среднем выполнено по 2,02
ИСИ. |
 |
Противопоказаниями к ЛСТ являлись нестабильная стенокардия, стенокардия напряжения III-го функционального класса, недостаточность кровообращения II-й стадии, гипертоническая болезнь III-й стадии, инсулинозависимый сахарный диабет, атеросклеротическая дисциркуляторная энцефалопатия III-й стадии.
Значительное улучшение и улучшение отмечено у 85% больных артрозом, лечёных ИШИ, и у 90,2% больных, получавших ИСИ. Осложнений или уxудшeния cocтoяния при ЛСТ выявлено не было. Ремиссия обострений артроза свыше 1 года отмечена у 11 пациентов, получавших ИШИ (55,0%) и у 23 больных, лечёных ИСИ (56,1%).
Через 3 года инъекционную ЛСТ, как эффективную терапию обострения гонартроза расценили 11 из 20 больных 1-й группы - 55,0%. В группе из 41 пациента 2-й группы, ЛСТ, как самое эффективное лечение признали 22 человека - 53,6%.
Для оценки десятилетних результатов ЛСТ из пациентов, лечёных ИШИ и ИСИ была отобрана основная группа в 39 человек, которым далее на протяжении 10 лет проводилась ЛСТ. Данным больным в коленный сустав при обострении выполнялись шприцевые инъекции 1 мл кеналога с 10 мл 0,5% раствора новокаина не чаще, чем 1 раз в 2 недели кратностью от 1 до 4 раз в год.
Результаты лечения сравнивались с контрольной группой из 15 больных гонартрозом, сопоставимых по полу, возрасту и стадии болезни с основной группой, которым ЛСТ никогда не проводились. В обеих группах оценивались: 1) нарастание функциональной недостаточности суставов, 2) рентгенологические изменения в виде сужения суставной щели в латеральных и медиальных отделах, нарушения конгруэнтности суставных поверхностей, заострения и сглаженности межмыщелковых возвышений, динамики остеофитов, кистовидных просветлений, субхондрального склероза, признаков остеопороза, 3) динамика сопутствующих заболеваний внутренних органов.
При сравнительной оценке результатов ЛСТ нарастание функциональной недостаточности суставов, а также рентгенологической стадии и рентгенологических признаков артроза оказалось практически равными в обеих группах. При оценке сопутствующих заболеваний выявилось, что частота сахарного диабета недостоверно выше в основной группе, чем у всех 175 больных гонартрозом поликлиники, но не превышает уровня заболеваемости среди всего контингента поликлиники. Заболеваемость ожирением и катарактой в основной группе ниже, чем у всех больных гонартрозом, хотя и превышает цифры по контингенту поликлиники. У больных основной группы более часто выявлена глаукома и желчнокаменная болезнь. Низкие цифры гастрита и гастродуоденита в основной группе в сравнении с группой всех больных гонартрозом можно объяснить особенностью ЛСТ, которая сокращает пероральную медикаментозную нагрузку.
Таким образом, можно сделать следующие заключения.
1. Клиническая эффективность ЛСТ при остеоартрозе равняется 85% при использовании интраартикулярного шприцевого способа введения препарата и 90,2% при использовании интра- и периартикулярного игольно-струйного способа.
2. Ухудшения общего самочувствия, достоверно более быстрого прогрессирования сопутствующих заболеваний, сокращения сроков жизни у больных, лечёных ЛСТ, в сравнении с пациентами, не получавшими ЛСТ, не отмечено.
3. По рентгенологическим данным не получено достоверно более выраженной дегенерации костно-хрящевой ткани у больных, лечёных ЛСТ.
4. Инфекционных осложнений при ЛСТ не было.
5. Высокая клиническая эффективность ЛСТ при разном способе введения препаратов подчеркивает терапевтическую значимость инъекций стероидных препаратов для купирования обострений артроза.
6. Пожилой возраст не является противопоказанием к ЛСТ, если учитывается характер и степень выраженности сопутствующих заболеваний.
7. У пациентов с артрозом при учете показаний (стадии, фазы болезни, оценки сопутствующих заболеваний), соблюдении количества и кратности процедур, правильного выбора доз вводимых препаратов ЛСТ является эффективной, хорошо переносится и не оказывает достоверного отрицательного влияния на костно-хрящевые структуры сустава.
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 2 175 | Дата: 14-10-2009, 18:15 |
| Условия и требования к внутрисуставному и периатрикулярному введению глюкокортикостероидных (ГКС) препаратов |
|
Целая эпоха в лечении заболеваний суставов связана с глюкокортикостероидами.
Новая эра началась с 1948 г., когда Hench 21 сентября в клинике Мейо больному ревматоидным артритом сделал первую внутримышечную инъекцию кристаллов кортизона с тем ярко выраженным эффектом, который теперь хорошо известен. Во многих сотнях работ на тысячах пациентов и в многочисленных экспериментах стали изучать его эффект на ревматических больных, называя его то "улучшенным аспирином", то "эликсиром жизни".
Дж. Х. Глин /Glyn J.H./ Кортизонотерапия преимущественно при ревматических болезнях. М.: Медгиз. - 1960.- 250 с.
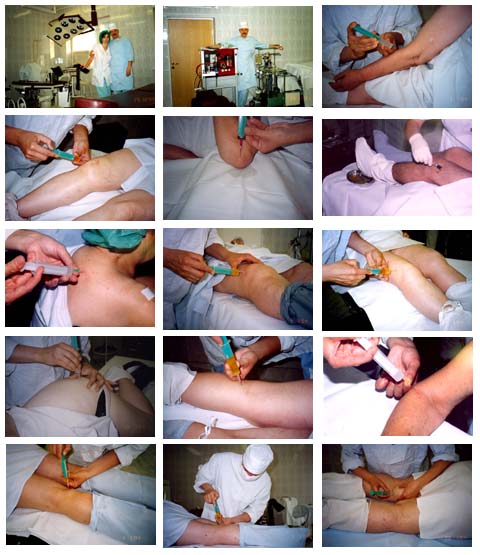
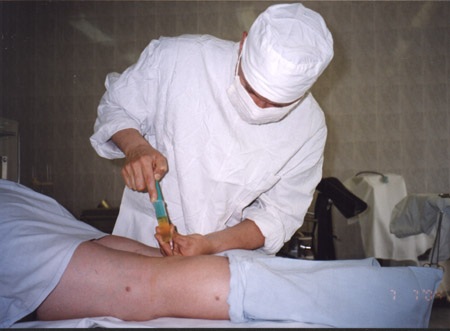
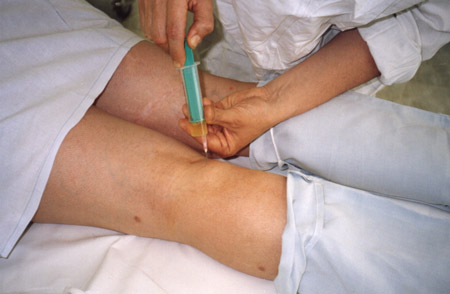
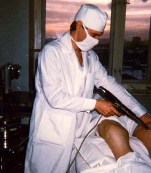
Представлены иллюстрации инъекций стероидов в операционной
Автор обращает внимание, что в отличие от множества руководств по интраартикулярным инъекциям, где изображен шприц только с лекарством, на данных снимках шприц содержит синовиальную жидкость, что указывает на попадание иглы в суставную полость.
Автор подчеркивает, что проводить интраартикулярные инъекции необходимо в хирургических перчатках.
Условия и требования к внутрисуставному и периатрикулярному введению глюкокортикостероидных (ГКС) препаратов
Методические указания №2001/25 Министерство здравоохранения Российской Федерации
Опубликовано: CONSILIUM MEDICUM, 2003.- Т. 5.- №2.- С. 109-110
Показания к внутрисуставному и периартикулярному введению глюкокортикостероидных препаратов
1. Активный артрит, особенно с выпотом в полость сустава (при ревматоидном артрите, серонегативных спондилоартритах, системных заболеваниях соединительной ткани и др.).
2. Реактивный синовит различного генеза (при остеоартрозе, подагрическом артрите, травме и др.).
3. Периртриты, тендиниты, тендовагиниты, бурситы, энтезиты и др. - неинфекционного генеза!
При определении показаний к локальному введению ГКС-препаратов необходимо учитывать следующие моменты:
А. Методика используется предпочтительно при наличии воспаления в ограниченном числе суставов и/или периартикулярных структур.
Б. В случае распространенного поражения препарат вводится в наиболее воспаленный(ые) сустав(ы).
В. Локальная терапия ГКС-препаратами также показана при необходимости ликвидации (уменьшения) воспаления и болей в суставе или околосуставных мягких тканях у пациентов с противопоказаниями к другим видам терапии (лекарственная аллергия, язвенная болезнь верхних отделов ЖКТ в стадии обострения и др.) или при недостаточной эффективности системного противовоспалительного лечения.
Противопоказания к локальной терапии глюкокортикостероидными препаратами
Абсолютные:
1. Инфекционный (септический) воспалительный процесс в суставе или околосуставных тканях, общее инфекционное забо-левание.
2. Патологическая кровоточивость (эндогенная или вызванная применением антикоагулянтов).
3. Отсутствие признаков воспаления в суставе - "сухой сустав", невоспалительный характер боли (например: остеоартроз без синовита).
4. Выраженная костная деструкция и деформация сустава (резкое сужение суставной щели, анкилоз), нестабильность сустава как исход артрита.
5. Асептический некроз формирующих сустав эпифизов костей, выраженный околосуставной остеопороз, чрессуставной перелом кости.
Относительные:
1. Общее тяжелое состояние пациента.
2. Неэффективность (или кратковременность) действия двух предыдущих инъекций (с учетом нижеуказанных индивидуальных свойств применявшихся ГКС-препаратов).
Материально-техническое обеспечение метода
Для проведения внутри- или околосуставных манипуляций с введением ГКС-препаратов в стационаре и/или в поликлинике оборудуется отдельный процедурный кабинет, соответствующий по асептическим свойствам чистой перевязочной, с предпроцедурной. Пациент снимает шерстяную и мешающую одежду, надевает чистую сменную обувь (тапочки), при длинных волосах - косынку на голову. В кабинете должны находиться:
- кушетка (стол) для пациента высотой 75-85 см для проведения манипуляций на нижних конечностях; возле кушетки (стола) желательно иметь деревянные ступеньки для больного;
- стул и столик для больного при работе на верхних конечностях;
- шкафчик с аптечкой неотложной помощи, включая ампулы седуксена (№006652, 29.02.96) или реланиума (№009800, 23.10.97);
- столик для бикса со стерильным материалом, флаконами с 70-90% спиртом и раствором йода, ампулами с физиологичес-ким раствором и анестетиками (2% лидокаин - №008425, 27.08,97; 0,5% новокаин - №71/380/35); бактерицидным пластырем; ампулами (флаконами) с лекарственными ГКС-препаратами для внутрисуставного введения:
дипроспан - №009285, 04.03.97 - в 1 ампуле 7 мг бетаметазона, трикорт - №008046,05.11.96 - или кеналог - №009887, 05.12.97 в 1 флаконе 40 мг триамсинолона, метипред - №008927, 23.04.99 - в 1 флаконе 40 мг метилпреднизолона, гидрокортизон-ацетат-№2057,09.08.88; №83/1252/7, 21.12.98) в 1 флаконе 125 мг, в 1 ампуле - 50 мг препарата;
- стерильные шприцы (одноразовые) 2, 5 и 20 мл (типа "Луер", филиала АО "Ферейн" г. Электрогорск Московской обл. Регистра-ционный №93/199-240; Омутнинского химзавода. Регистрационный №92/135-14), с иглами 0,5-16 мм и 0,8-40 мм (типа АО "МИЗ им. Ленина" г. Ворскла. Регистрационный №89/413-10; АО "Медполимер", г. С.-Петербург. Регистрационньй №74/1170-4);
- атравматичные одноразовые иглы диаметром 1,2-2,0 мм (типа МПП "Универс" Московского завода Коорд. расточных станков. Регистрационный №94/271-29);
- стерильные резиновые перчатки;
- штатив с пробирками для синовиальной жидкости, направляемой на исследование в лабораторию;
- емкость (лоток, тазик) для слива получаемой при пункции сустава жидкости;
- столик (тумбочка) для медицинских документов, включая журнал для ежедневной регистрации выполняемых в кабинете процедур;
- клеенчатые подкладные (под конечности) подушечки размером 15x30 см и 25x40 см.
Процедуру проводит врач, владеющий техникой внутрисуставного и периартикулярного введения ГКС-препаратов. Врач нехирургического профиля должен получить специальную подготовку по данной методике и иметь соответствующий сертификат.
При выполнении процедуры врачу должна помогать медицинская сестра, владеющая элементами работы операционной сестры.
Врач и медсестра одеты в чистые халаты, шапочки и маски. Врач работает в стерильных перчатках, обрабатывая их после каждого больного спиртом.
Больной предварительно должен принять душ (ванну) и надеть чистое белье. Предполагаемое место инъекции при необходи-мости должно быть выбрито.
Описание метода
Алгоритм проведения внутрисуставного или околосуставного введения ГКС-препаратов в каждом случае состоит из следующих этапов:
1. Постановка общего диагноза (при его отсутствии).
Оценка локального - суставного, периартикулярного - статуса пациента.
Определение наличия показаний и отсутствия противопоказаний к локальному применению ГКС-препаратов. Определение места (сустава, области) планируемой инъекции. Получение информированного согласия больного на выполнение данной процедуры.
После выполнения вышеназванных предварительных действий приступают к следующему этапу.
2. Выбор препарата.
Требуются соблюдение ряда условий и учет индивидуальных свойств препаратов.
А. При выраженном локальном воспалении и боли, преимущественно у больных с хроническими ревматическими заболева-ниями, предпочтительно использовать ГКС-препараты длительного действия:
а) дипроспан (бетаметазон)
- включает быстро- и медленно растворимые соли,
- обладает быстрым (через 1-3 часа после введения) и пролонгированным противовоспалительным и обезболивающим действием (до 4-6 недель),
- не вызывает местных микрокристаллических реакций,
- не оказывает местнодистрофического действия на ткани,
- широко рекомендуется как для внутрисуставного, так и периартикулярного введения при различных артритах, вторичных синовитах, бурситах, периартритах и т.п.,
- назначается как однократно (при локализованном воспале-нии), так и повторно (при наличии соответствующих показаний);
б) трикорт, кеналог (препараты триамсинолона)
- длительность противовоспалительного и аналгезирующего эффекта - до 3-4 недель,
- могут вызывать через 6-12 час после инъекции кратковременное микрокристаллическое воспаление сустава (предупреждать пациента!),
- обладают выраженным местнодистрофическим действием вплоть до развития локализованной атрофии кожи, сухожилий, нервных стволов при повторных введениях,
- используются только для введения в полость сустава или бурсы (артриты, синовиты, бурситы),
- не показан для периартикулярного применения в мягкие околосуставные ткани (при периартритах, энтезитах, тендовагинитах и др.),
- не рекомендуется для повторного введения в суставы кистей (во избежание нежелательного косметического эффекта - кожной атрофии), особенно у детей и женщин.
Б. При умеренно выраженном местном воспалительном процессе может использоваться препарат средней длительности действия:
метипред (метилпреднизолон)
- обладает умеренным антивоспалительным и обезболивающим эффектом, длительность действия до 1,5-2 недель,
- может вызвать через 1-3 часа после введения кратковремен-ное локальное микрокристаллическое воспаление сустава (предупреждать пациента!),
- не вызывает местнодистрофического действия,
- рекомендуется и для внутри- и для околосуставного введения, в том числе - повторного, при умеренно выраженных локальных воспалительных и болевых синдромах, связанных с ревматическими заболеваниями, посттравматическими реакциями и др.
В. При умеренно и слабо выраженных артритах, вторичных синовитах, бурситах и околосуставных процессах возможно применение короткодействующего препарата:
гидрокортизон-ацетат
- обладает более слабым, по сравнению с другими, действием,
- длительность эффекта - до 1-1,5 недель,
- нередко вызывает кратковременное локальное микрокристаллическое воспаление (предупреждать пациента!),
- не обладает местнодистрофическим эффектом,
- может назначаться как однократно, так и повторно.
3. Определение дозы препарата.
Содержимое 1 ампулы или флакона каждого из вышеперечисленных ГКС-препаратов соответствует 1 целой дозе. Непосредственно перед введением все ГКС-препараты (кроме гидрокортизона) обычно разводятся стерильным физраствором или 0,5% раствором новокаина (3-5 мл - для крупного и среднего сустава, 1 мл - для мелких суставов). Доза вводимого препарата зависит от размера сустава:
- в крупный сустав (коленный, плечевой) вводится 1 целая доза (содержимое 1 ампулы или флакона).
Инъекции ГКС в тазобедренный сустав должны проводиться только при наличии абсолютных показаний, преимущественно в условиях стационара, выполнять процедуру должен только опытный специалист.
- в средние суставы (локтевые, голеностопные, лучезапястные) вводится не более 1/2 дозы препарата,
- в мелкие суставы (межфаланговые, пястно- и плюснефаланговые) вводится по 1/4-1/5 дозы (по 0,2-0,3 мл разведенного в 1 мл препарата).
4. Определение кратности процедур и промежутка между ними.
Однократная процедура состоит обычно из введения препарата в 1 крупный, или 2 средних, или 3-5 мелких суставов. Кратность определяется индивидуально: оцениваются результаты каждой предыдущей процедуры, устанавливаются показания для ее повторения.
Назначение (применение) инъекционных ГКС-препаратов внутри- или околосуставно в виде "курса" недопустимо! В случае недостаточного (кратковременного) эффекта после первой инъекции возможно ее повторение через 4-5 дней. При неэффективности последней - отказ от дальнейшей локальной терапии ГКС!
Промежуток между повторными инъекциями длительно действующих препаратов в один и тот же сустав должен быть не менее 1-2 месяцев, среднедействующих - 2-3 недели, короткодействующих - 5-7 дней:
при несоблюдении указанных промежутков имеется опасность проявления нежелательного системного эффекта ГКС и развитие (усиление) дистрофических процессов в суставном хряще и подлежащей кости (вплоть до асептического некроза). В случаях выраженного обострения полиартрита возможно проведение серии из 2-3 в/суставных инъекций в течение 2-3 недель (по 1 процедуре в неделю) в различные воспаленные суставы.
5. Проведение процедуры.
Внутри- или периартикулярное введение ГКС-препаратов производится после выполнения предыдущих этапов при строгом соблюдении всех вышеуказанных условий и требований. Процедура выполняется в соответствии с техническими правилами, известными владеющему методикой специалисту. При проведении манипуляции целесообразно дополнительно к вышесказанному выполнить следующие действия:
- пациенту с повышенной психоэмоциональной реактивностью предварительно ввести подкожно седуксен (реланиум),
- при манипулировании на мелких суставах конечностей предупредить пациента об особой болезненности этой процедуры,
- при наличии выпота - перед введением ГКС-препарата - эвакуировать воспалительную жидкость из полости сустава,
- после проведения манипуляции, особенно на нагрузочном суставе, обеспечить максимально возможный покой конечности в течение 3-4 часов,
- в медицинском документе пациента (амбулаторная карта, история болезни) и в регистрационном журнале сделать запись о выполненной процедуре с указанием даты, ФИО пациента (в журнале), локализации инъекции, названия и дозы введенного препарата и подписью врача, выполнившего процедуру
Эффективность использования метода
При строгом соблюдении вышеприведенного алгоритма, выполнении условий и требований всех его этапов, безусловном учете индивидуальных показаний и противопоказаний и технически правильном проведении манипуляции, местный противовоспалительный и обезболивающий эффект достигается в 85-90% случаев, при этом опасность развития осложнений практически отсутствует.
Многолетний опыт Института ревматологии РАМН, основанный на многих тысячах внутрисуставных и периартикулярных инъекций ГКС-препаратов больным различными ревматическими заболеваниями, свидетельствует о его высокой ценности как вспомогательного и/или самостоятельного метода лечения воспалительных и болевых суставных и периартикулярных синдромов.
Ценность метода повышается в связи с возможностью его использования не только в стационаре, но и в поликлинике. Внутрисуставное введение ГКС-препаратов применяется в клинике института каждому 3-му больному. В специально оборудованном процедурном кабинете поликлиники института за год выполняется 2,5-3 тыс. внутрисуставных и периартикулярных манипуляций.
Локальное введение ГКС-препаратов как вспомогательный метод лечения ревматологического больного позволяет сократить время госпитализации на 5-10 дней.
До 50-70% амбулаторных больных с воспалительным процессом, ограничивающимся 1-2 локализациями, сохраняют или быстро восстанавливают трудоспособность после 1-2 процедур.
Метод нашел широкое применение во многих ЛПУ России, но должен применяться при условии неукоснительного выполнения всех положений настоящего Указания.
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 5 544 | Дата: 14-10-2009, 18:14 |
| Исцеление "на конце иглы" (к вопросу о пункции суставов) |
|
Удаление жидкости из полости суставов - одна из частых лечебно-диагностических процедур в артрологии. Наличие выпота в одном из суставов - показание к его пункции, эвакуации жидкости, лабораторной оценки её состава и качеств.
Ниже представлена таблица свойств синовиальной жидкости в норме, при артрозе и ревматоидном артрите.
| Критерии |
Норма |
Остеоартроз |
Ревматоидный артрит |
| Прозрачность |
прозрачная |
прозрачная, полупрозрачная |
умеренно или интенсивно мутная |
| Цвет |
Бесцветная |
Желтая |
Желтая, хлопьевидная |
| Вязкость |
высокая |
средняя |
низкая |
| Цитоз |
Менее 200 в куб. мм |
1000-2000 в куб. мм |
5000-50000 в куб. мм |
| Нейтрофилы |
менее 25%
(лимфоциты до 80%) |
|
полиморфно-ядерные нейтрофилы более 50-80% |
| Белок |
13-17 г/л
(20% содержания плазмы крови) |
|
Общ. белок 40-60 |
| Глюкоза |
до 0,1 ммоль/л |
|
0,5-3,5 ммоль/л |
| Дополнительные находки |
|
|
Ревматоидный фактор, рагоциты |
Нахождение в жидкости ревматоидного фактора и рагоцитов подтверждает диагноз ревматоидного артрита.
Обнаружение в жидкости моноуратов натрия указывает на подагру, дигидрата пирофосфата кальция на хондрокальциноз. Наличие минеральных солей кальция (в том числе гидроксиапатитов) может явиться причиной кальцифицирующих периартритов, тендинитов.
При гнойном артрите количество клеток, в основном нейтрофилов, более 50.000 в куб. мм. Микроскопия с окраской по Грамму и посев жидкости помогает верифицировать флору инфекционного артрита.
Таким образом, удаление жидкости из воспаленного сустава:
- способствует установке диагноза;
- механически успокаивает сустав, разгружая барорецепторы;
- способствует снижению воспалительных и, как следствие, деструктивных процессов в суставе.
Воспалительная синовиальная жидкость активизирует цитокины - медиаторы воспаления, содержит активные клетки-макрофаги, продукты распада клеток - литические ферменты, которые разрушают суставные структуры.
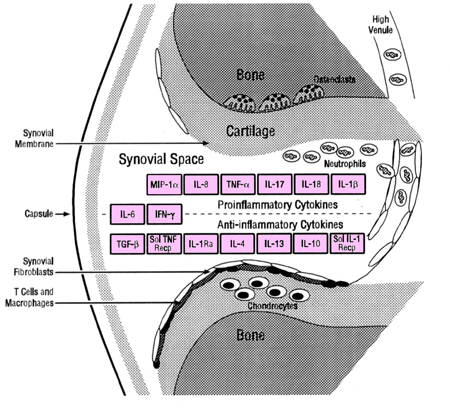
На рисунке 1 представлено влияние цитокинов синовиальной жидкости на провоспалительные и противовоспалительные процессы в суставе.
- Провоспалительные и противовоспалительные цитокины разделены прерывистой линией
- Цитокины, находящиеся по середине прерывистой линии, могут принимать участие как в воспалительных так и в противовоспалительных процессах
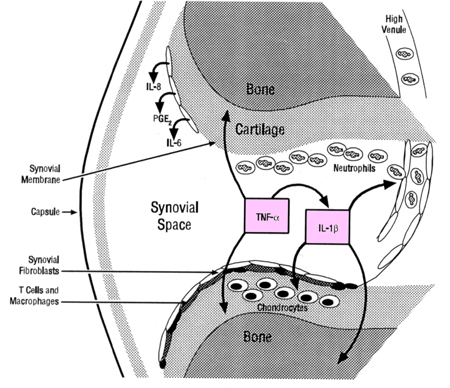
На рисунке 2 представлена роль TNF-альфа (фактора некроза опухоли) и IL-1бета (интерлейкина-1 ) как провоспалительных цитокинов
- TNF-альфа и IL-1бета изображены в полости сустава, хотя их концентрация в тканях значительно выше.
- TNF-альфа и IL-1бета синергично воздействуют на определенные тканевые структуры, усиливая продукцию коллагеназы хондроцитами хряща и стимулируя остеокласты костной ткани.
- TNF-альфа и IL-1бета усиливают экспрессию адгезивных молекул на эндотелии венул, способствуя миграции воспалительных клеток и лимфоцитов из сосудистого русла.
- Синовиальные фибробласты, стимулируемые TNF-альфа и IL-1бета, продуцируют IL-8, PGE2 и IL-6, каждый из которых усиливает острое и хроническое воспаление.
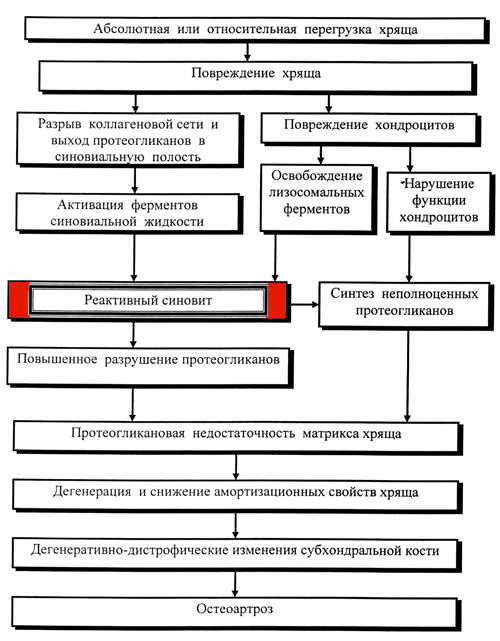
При остеоартрозе синовит не выражен и характеризуется невысокой частотой (до 40%). Тем не менее синовит при остеоартрозе:
- вызывает обострение клинической картины артроза (усиление припухлости сустава, гипертермию кожных надсуставных покровов, развитие тугоподвижности в суставе, формирование болевого синдрома в хронический в противовес механическим, стартовым и другим артралгиям);
- усиливает деструкцию сустава.
Важная роль синовита при артрозе привела к тому, что в англоязычной литературе остеоартроз определяется как остеартрит (Osteoarthritis).
На рисунке 3 указано место синовита в патогенезе остеоартроза.
И все-таки удаление жидкости из полости сустава не только самоцель. Артроцентез гарантирует точное попадание иглы в сустав - эпицентр воспаления и, следовательно, последующее введение туда противовоспалительных глюкокортикостероидных препаратов окажется точно целенаправленным, максимально снизит воспалительные процессы и адекватно поможет больному.
Очень трудно проводить долгую в ожидании положительного эффекта, сомнительную в успехе базисную болезнь-модифицирующую терапию (disease modifying therapy), больному, который испытал радость сиюминутного облегчения "на конце иглы".
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 3 538 | Дата: 14-10-2009, 18:12 |
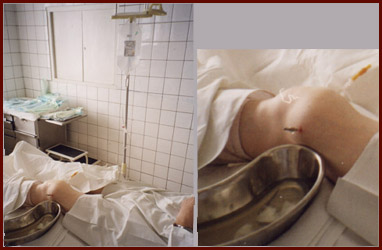
Основным показанием к ирригации сустава является недостаточная эффективность обычного внутрисуставного введения кортикостероидов, что проявляется накоплением большого количества экссудата с обильными хлопьями фибрина.
Поскольку подобные сгустки не могут быть удалены простой шприцевой аспирацией, то результат можно достигнуть использовав промывание полости сустава с помощью системы капельницы.
Автор представляет методику ирригации полоси сустава при хронических рецидивирующих синовитах на примере истории болезни больного К.
Предворяя историю болезни автор хочет выразить слова благодарности за обучение данной методики коллеге - сотруднику НИИ Ревматологии д.м.н. А.Г. Беленькому - одному из ведущих специалистов инъекционных методик лечения суставов в том числе и методики ирригации.
Больной К., 1940 г.р., инвалид II-й группы.
Диагноз: Остеоартроз коленных суставов II стадии. Посттравматический артроз как последствие перелома правого надколенника от 2/11-1995г. Вторичный артроз на фоне ревматоидного артрита, серопозитивного по началу полиартрита, стадия - III, активность - II, функциональная недостаточность - I-II. Паранеопластический артрит.
Сопутствующие заболевания: Сr желудка (аденокарцинома, оперированная в 1997г.) 3А стадии. Местный рецидив анастомоза, метастазы в печень. Болезнь Хортона (гигантоклеточный височный артериит), в стадии неполной ремиссии.
Жалобы на боли, припухлость, тугоподвижность в коленных суставах.
Болен с 1987г., когда в синовиальной жидкости выявился ревматоидный фактор 1:160. Проводимая терапия базисными препаратами: тауредоном, метотрексатом, сульфасалазином, постояным приёмом ортофена без достаточного эффекта - сохранялись боли, выраженные синовиты коленных суставов. В течение 10 лет многократно интраартикулярно вводились: новокаин, гидрокортизон, кеналог, дипроспан, эндоксан также без удовлетворительного эффекта - синовит рецидивировал в течение 2-х недель после инъекций.
При осмотре состояние удовлетворительное. Пульс 64. АД. 140/80 мм рт. ст. Отмечалась гипотрофия мышц бёдер, голеней, дефигурация коленных суставов, постоперационный шов в области правого надколенника. Болезненность при движении и пальпации слабо выражена, пальпируется большое количество жидкости в верхних заворотах.
Боль в левом коленном суставе больной оценивал по визуальной аналоговой шкале (ВАШ) в 7,3 см; в баллах: в покое- 2, при нажатии- 2, при движении- 2 (суммарная боль - 6). Окружность левого коленного сустава на уровне середины надколенника равнялись 44 см. Сгибание в левом коленном суставе 0 -95 .
Анализ крови Гемоглобин - 95 г/л, эритроциты 3,0 х 10 12/л, цв. показатель - 0,92 тромбоциты - 275 х 10 9/л, лейкоциты - 4,6 х 10 9/л, палочкоядерные- 1%, сегментоядерные- 71,5%, эозинофилы- 2,5%, базофилы- 0, лимфоциты- 22,5%, моноциты- 2,5%, СОЭ- 60 мм/час. В биохимическом анализе крови сахара до 5,1 ммоль/л, белок общий- 73,00 г/л, железо легкоотщепляемое - 7,7 мкмоль/л, билирубин общий - 23,2 мкмоль/л, билирубин прямой - 10,90 мкмоль/л, билирубин непрямой - 12,30 мкмоль/л, аспарагиновая трансаминаза - 18,3 Е/л, аланиновая трансаминаза - 15,3 Е/л, щелочная фосфатаза - 311,6 Е/л. Анализ мочи без особенностей.
ЭКГ Синусовый ритм, горизонтальное положение электрической оси сердца. Признаки нарушения внутрижелудочковой проводимости.
Рисунок 1.
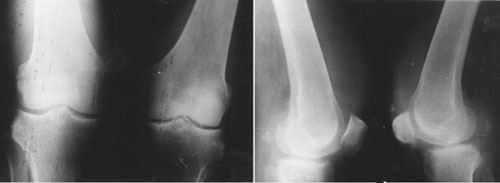
Рентгенограммы коленных суставов в 2-х проекциях больного К. от 19/5-2000г.
Рентгенограммы коленных суставов в 2-х проекциях от 19/5-2000г. Состояние после частичной резекции нижней половины правого надколенника (травма от 2/11-1995г.) Отмечаются явления остеоартроза с наличием деформаций межмыщелковых возвышений и мелких остеофитов по краям костей, образующих сустав, по задним полюсам надколенника. Суставные щели сужены больше в медиальных отделах. Кистовидные просветления в задних проксимальных отделах большеберцовой кости. Отмечаются тени фабелл.
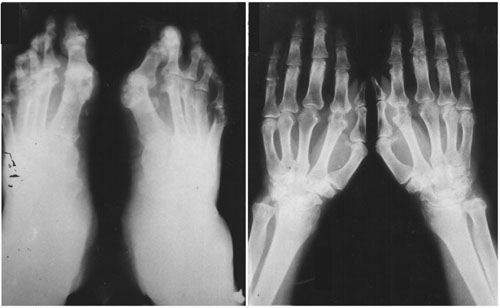
Рентгенограммы кистей и стоп от 4/12-1998г. Отмечаются признаки ревматоидного артрита в виде околосуставного остеопороза, сужения щелей суставов пальцев, кистовидных просветлений и эрозивный процесс в костях, формирующих межфаланговые суставы, в дистальных головках лучевых и локтевых костей (рисунок 2).
Рисунок 2.
Рентгенограммы кистей и стоп в прямой проекции больного К. от 4/12-1998г.
УЗИ коленных суставов 18/5-2000г. Определяются патологические изменения, проявляющиеся в деформации видимых суставных поверхностей, неравномерным истончением суставных хрящей, с наличием внутрисуставных гиперэхогенных фрагментов (внутрисуставные мыши). Боковые связки обоих суставов не нарушены. В верхнем завороте, а также в полости левого коленного сустава значительное количество неоднородной жидкости. В верхнем завороте правого коленного сустава незначительное количество жидкости. При УЗ-ангиографии повышения васкуляризации суставов не отмечается.
Исследование синовиальной жидкости левого коленного сустава 7/6- 2000г. Посев стерильный, цитологическая картина характерная для воспалительного экссудата.
Исследование синовиальной жидкости правого коленного сустава 9/6-2000г. Стерильный посев с цитологической картиной воспалительного экссудата с наличием большого количества хлопьев фибрина.
Учитывая неэффективность терапии 5/7-2000г. проведена ирригация полости левого коленного сустава - промывания с помощью капельницы 400 мл физиологического раствора с последующим введением 10 мл 0,5% р-ра новокаина с 125 мг суспензии гидрокортизона.
Техника проведения ирригации сустава представлена на рисунке 3.
Рисунок 3.
Техника и схема проведения ирригации полости коленного сустава
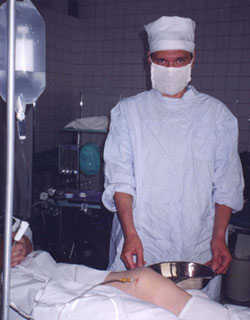 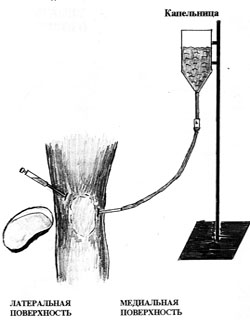
В условиях чистой перевязочной больному, лежащему на спине проведена инфильтрационная анестезия 15 мл 0,5% раствора новокаина кожи, подкожной клетчатки, капсулы сустава прослойно, начиная с "лимонной корочки" до погружения иглы в полость сустава в 2-х контрлатеральных точках предполагаемого введения игл. Через 5 мин после анестезии с медиальной стороны в полость сустава введена игла толщиной 1 мм с подключенной системой для переливания крови, заполненной 400 мл физиологического раствора.
При этом физиологический раствор поступая в полость сустава, увеличивал внутриполостное давление до ортостатического давления жидкости капельницы. Одновременно из верхнелатерального доступа через иглу толщиной 2 мм осуществлялась эвакуация суставной жидкости до получения прозрачных промывных вод. По окончании процедуры больному через медиальную иглу введено в суставную полость 10 мл 0,5% р-ра новокаина с 125 мг суспензии гидрокортизона.
Состояние после ирригации. Боль в суставе снизилась по ВАШ с 7,3 см до 3,4 см; в баллах: в покое - 0, при нажатии - 1, при движении - 2 (суммарная боль-3). Окружность сустава уменьшилась до 43 см. Амплитуда сгибания увеличилось до 115 . Хороший клинический эффект сохранялся в течение 1,5 месяцев.
В общем анализе крови гемоглобин - 101 г/л, эритроциты 3,8 х 10 12/л, цв. показатель - 0,92, тромбоциты - 280 х 10 9/л, лейкоциты - 5,1 х 10 9/л, палочкоядерные- 1%, сегментоядерные- 73%, эозинофилы- 3%, базофилы- 0, лимфоциты- 21%, моноциты- 2%, СОЭ- 60 мм/час. Биохимические показатели крови остались без существенной динамики.
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 4 136 | Дата: 14-10-2009, 18:11 |
| Техника пункции жидкостных кист мягких тканей |
|
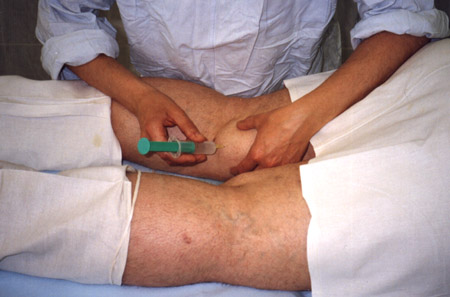
На фотографиях представлена пункция кист Бейкера в условиях операционной.
Обращает внимание то, что в отличие от множества руководств по инъекциям, где изображен шприц только с лекарством, на данных авторских снимках шприц содержит синовиальную жидкость, что подчеркивает попадание иглы в полость.
Автор подчеркивает, что проводить интраартикулярные инъекции
необходимо в хирургических перчатках.
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 2 831 | Дата: 14-10-2009, 18:11 |
|
|
Контакты: |
Доктор медицинских наук
Хитров
Николай Аркадьевич
(ревматолог, артролог)
8 (926) 537-84-03
E-mail: khithome@com2com.ru
|
|
 О ШКОЛЕ
О ШКОЛЕ
 ТОПИЧЕСКАЯ ДИАГНОСТИКА
ТОПИЧЕСКАЯ ДИАГНОСТИКА
 УЗИ диагностика
УЗИ диагностика
 МЕТОДЫ ЛОКАЛЬНОЙ ТЕРАПИИ
МЕТОДЫ ЛОКАЛЬНОЙ ТЕРАПИИ
 КАРТА САЙТА
КАРТА САЙТА