 Ортопедическая коррекция Ортопедическая коррекция
Ортопедическая коррекция является не терапией отчаяния, а важнейшем звеном в курации для сохранения функций опорно-двигательного аппарата. Осуществляется альянсом хирургов-ортопедов и терапевтов-артрологов.
Статьи по теме:
|
| |
Просмотров: 1 740 | Дата: 29-11-2011, 18:50 |

Улучшая функции опорно-двигательного аппарата ЛФК и кинезотерапия повышают качество жизни больного, доставляют ему радость жизни.
ЛФК и кинезитерапия выполняется в безболевой зоне.
В противном случае возникают: спазм сосудов и ишемия, мышечный спазм, болевые контрактуры, перевозбуждение ЦНС, отсутствие контроля за общим состоянием.
Статьи по теме:
|
| |
Просмотров: 2 711 | Дата: 29-11-2011, 18:49 |
| Локальные физиотерапевтические воздействия |
|
 Локальные физиотерапевтические воздействия Локальные физиотерапевтические воздействия
Широко применяемые физиотерапевтические методы лечения заболеваний суставов и мягких тканей уменьшают болевой синдром, мышечный спазм, воспалительные процессы, улучшают микроциркуляцию и трофику, благоприятно воздействуют на метаболические процессы в тканях.
В зависимости от фазы обострения или ремиссии, используют различные физиотерапевтические процедуры: ультрафиолетовое облучение, электрическое поле УВЧ, переменные магнитные поля низкой частоты, электрофорез, воздействия электромагнитными полями высоких и сверхвысоких частот (индуктотермия, дециметровая и сантиметровая волновая терапия), импульсные токи низкой частоты - синусоидальные модулированные и диадинамические, магнитотерапия, лазерное воздействие, фонофорез, лазерофорез.
Статьи по теме:
|
| |
Просмотров: 2 780 | Дата: 29-11-2011, 18:46 |
 Аппликационная терапия Аппликационная терапия
Одним из наиболее широко встречающихся методов локальной терапии является аппликационное применение лекарственных препаратов, что обусловлено простотой, безболезненностью процедур, при которых не повреждаются кожные покровы.
Разработаны специальные требования для локально назначаемых средств. Местно применяемый препарат должен быть эффективен при подлежащей лечению патологии; не должен вызывать местных токсических и аллергических реакций; должен достигать органа-мишени; концентрация препарата в сыворотке не должна достигать уровня, приводящего к зависимым от дозы побочным эффектам; метаболизм и выведение препарата должны быть такими же, как при системном применении.
При аппликационном применении предполагается создание терапевтической концентрации препарата в тканях в месте нанесения, при этом в общий кровоток поступает лишь незначительное количество вещества, что позволяет практически избежать системных побочных эффектов.
Недостатком аппликационного метода является то, что невысокая часть лекарственного вещества, проникает в ткани (в среднем до 5% от используемого количества).
Статьи по теме:
|
| |
Просмотров: 3 229 | Дата: 29-11-2011, 18:40 |
| Массаж и мануальная терапия |
|
 Массаж и мануальная терапия Массаж и мануальная терапия
Массаж и мануальная терапия - старейшие лечебные средства, проверенные временем и тесно связанные с культурой человечества. Лечение руками - это искусство, наука и философия. Массаж с его составляющими (тактильными, механическими, психологическими) обладает многочисленными лечебными свойствами: гуморально- и лимфотрофическими, оксигенирующими, метаболическими, нейрорелаксирующими, иннервационномодифицирующими. Результирующие свойства массажа: 1. снятие порочной "мышечной защиты" при болевом синдроме в целом и устранение дефанса паравертебральных мышц при дорсопатиях в частности; 2. формирование гармонично-структурного и эстетически совершенного мышечного корсета человеческого тела. Автор представит собственный пакет фотопособий по мануальной терапии и миофасциальному массажу.
Статьи по теме:
|
| |
Просмотров: 2 869 | Дата: 29-11-2011, 18:39 |
| Локальная инъекционная терапия |
|
 Аналоги инъекционного введение веществ широко распространены в природе. Это укусы змей, пчел, ос и т.п. Первым сознательным использованием инъекционного введения препаратов человеком является, по всей видимости, применение различных ядов для стрел. Классическим стал пример применения индейцами Южной Америки кураре во время охоты, и только значительно позднее парентеральный способ стал применяться с лечебными целями. Аналоги инъекционного введение веществ широко распространены в природе. Это укусы змей, пчел, ос и т.п. Первым сознательным использованием инъекционного введения препаратов человеком является, по всей видимости, применение различных ядов для стрел. Классическим стал пример применения индейцами Южной Америки кураре во время охоты, и только значительно позднее парентеральный способ стал применяться с лечебными целями.
Для введения лекарственных препаратов в организм Гиппократ 2400 лет назад применил полую трубку, к концу которой был прикреплен мочевой пузырь свиньи. В 1836г. во Франции La Farque изобрел шприц - ланцет-троакар для введения веществ под кожу, а в последствии Wood (1855г.) улучшил этот шприц, добавив к нему полую иглу. Современнй шприц был предложен Aneli в 1857 г.
В 1894-1897 гг. Luer ввел в практику цельные стеклянные шприцы всевозможных размеров. В 1906г. был сконструирован и стал выпускаться шприц типа "Рекорд" со стеклянным цилиндром, металлическим поршнем и металлической иглой.
С помощью шприца врачи смогли доставлять лекарства в очаг поражения, эпицентр человеческого страдания.
|
| |
Просмотров: 2 002 | Дата: 29-11-2011, 18:25 |
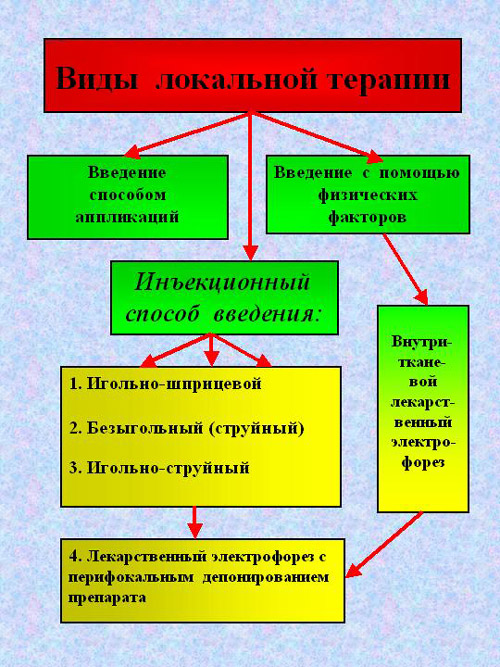
Методики
 Локальная инъекционная терапия Локальная инъекционная терапия
Аналоги инъекционного введение веществ широко распространены в природе. Это укусы змей, пчел, ос и т.п. Первым сознательным использованием инъекционного введения препаратов человеком является, по всей видимости, применение различных ядов для стрел. Классическим стал пример применения индейцами Южной Америки кураре во время охоты, и только значительно позднее парентеральный способ стал применяться с лечебными целями.
Для введения лекарственных препаратов в организм Гиппократ 2400 лет назад применил полую трубку, к концу которой был прикреплен мочевой пузырь свиньи. В 1836г. во Франции La Farque изобрел шприц - ланцет-троакар для введения веществ под кожу, а в последствии Wood (1855г.) улучшил этот шприц, добавив к нему полую иглу. Современнй шприц был предложен Aneli в 1857 г.
В 1894-1897 гг. Luer ввел в практику цельные стеклянные шприцы всевозможных размеров. В 1906г. был сконструирован и стал выпускаться шприц типа "Рекорд" со стеклянным цилиндром, металлическим поршнем и металлической иглой.
С помощью шприца врачи смогли доставлять лекарства в очаг поражения, эпицентр человеческого страдания.
Статьи по теме:
 Массаж и мануальная терапия Массаж и мануальная терапия
Массаж и мануальная терапия - старейшие лечебные средства, проверенные временем и тесно связанные с культурой человечества. Лечение руками - это искусство, наука и философия. Массаж с его составляющими (тактильными, механическими, психологическими) обладает многочисленными лечебными свойствами: гуморально- и лимфотрофическими, оксигенирующими, метаболическими, нейрорелаксирующими, иннервационномодифицирующими. Результирующие свойства массажа: 1. снятие порочной "мышечной защиты" при болевом синдроме в целом и устранение дефанса паравертебральных мышц при дорсопатиях в частности; 2. формирование гармонично-структурного и эстетически совершенного мышечного корсета человеческого тела. Автор представит собственный пакет фотопособий по мануальной терапии и миофасциальному массажу.
Статьи по теме:
 Аппликационная терапия Аппликационная терапия
Одним из наиболее широко встречающихся методов локальной терапии является аппликационное применение лекарственных препаратов, что обусловлено простотой, безболезненностью процедур, при которых не повреждаются кожные покровы.
Разработаны специальные требования для локально назначаемых средств. Местно применяемый препарат должен быть эффективен при подлежащей лечению патологии; не должен вызывать местных токсических и аллергических реакций; должен достигать органа-мишени; концентрация препарата в сыворотке не должна достигать уровня, приводящего к зависимым от дозы побочным эффектам; метаболизм и выведение препарата должны быть такими же, как при системном применении.
При аппликационном применении предполагается создание терапевтической концентрации препарата в тканях в месте нанесения, при этом в общий кровоток поступает лишь незначительное количество вещества, что позволяет практически избежать системных побочных эффектов.
Недостатком аппликационного метода является то, что невысокая часть лекарственного вещества, проникает в ткани (в среднем до 5% от используемого количества).
Статьи по теме:
 Локальные физиотерапевтические воздействия Локальные физиотерапевтические воздействия
Широко применяемые физиотерапевтические методы лечения заболеваний суставов и мягких тканей уменьшают болевой синдром, мышечный спазм, воспалительные процессы, улучшают микроциркуляцию и трофику, благоприятно воздействуют на метаболические процессы в тканях.
В зависимости от фазы обострения или ремиссии, используют различные физиотерапевтические процедуры: ультрафиолетовое облучение, электрическое поле УВЧ, переменные магнитные поля низкой частоты, электрофорез, воздействия электромагнитными полями высоких и сверхвысоких частот (индуктотермия, дециметровая и сантиметровая волновая терапия), импульсные токи низкой частоты - синусоидальные модулированные и диадинамические, магнитотерапия, лазерное воздействие, фонофорез, лазерофорез.
Статьи по теме:
 ЛФК и кинезитерапия ЛФК и кинезитерапия
Улучшая функции опорно-двигательного аппарата ЛФК и кинезотерапия повышают качество жизни больного, доставляют ему радость жизни.
ЛФК и кинезитерапия выполняется в безболевой зоне.
В противном случае возникают: спазм сосудов и ишемия, мышечный спазм, болевые контрактуры, перевозбуждение ЦНС, отсутствие контроля за общим состоянием.
Статьи по теме:
 Ортопедическая коррекция Ортопедическая коррекция
Ортопедическая коррекция является не терапией отчаяния, а важнейшем звеном в курации для сохранения функций опорно-двигательного аппарата. Осуществляется альянсом хирургов-ортопедов и терапевтов-артрологов.
Статьи по теме:
|
| |
Просмотров: 5 653 | Дата: 14-10-2009, 18:16 |
| Летальный исход после каскада эндопротезирования коленного сустава |
|
 |
Больная Г., 1925 г.р.
Диагноз: артроз коленных суставов,
III-я стадия, вторичный синовит правого коленного сустава.
Сопутствующие заболевания:
ИБС, стабильная стенокардия напряжения, ФК-II, аткросклероз венечных артерий
сердца, атеросклеротический и постинфарктный кардиосклероз. ОИМ в 1989
г. Гипертоническая болезнь II стадии. Атеросклероз сосудов головного мозга,
дисциркуляторная энцефалопатия. Сахарный диабет II-го типа. Хр. гастрит.
Хр. колит. Хр. панкреатит. Хр. холецистит. Поллиноз. Киста левой молочной
железы. Распространенный остеохондроз. Плоскостопие. Миопия слабой степени. |
Больна с 1960 г. когда появились боли в правом коленном суставе при ходьбе, после длительного стояния на ногах, ноющие боли по вечерам, "стартовые" боли, хруст в суставе при движении, ограничение сгибания. Получала терапию НПВП, румалоном, неоднократно проводилось стационарное лечение в травматологическом отделении, санаторно-курортное лечение.
В 1991 г. усиление болей в коленном суставе. Терапия вольтареном ретардом и компрессами с бутадионовой мазью без эффекта. От физиотерапевтического лечения больная отказалась, так как в предыдущие обострения не чувствовала улучшения от него. Пациентка отмечала, что ранее значительное облегчение ей приносили внутрисуставные инъекции кеналога, но проводить их не хотела из-за боязни боли.
При осмотре состояние удовлетворительное. Рост 162 см, вес 74 кг. Пульс 68. АД - 140/90 мм рт. ст. Ходит прихрамывая на правую ногу. Контуры правого коленного сустава сглажены, легкая сгибательная контрактура его. Гипертермия кожи сустава. При пальпации резкие боли в области внутреннего и наружного мыщелков, продольное смещение надколенника болезненное. Четких данных за наличие экссудата в полости сустава не получено. Боль в баллах пациентка оценила: в покое- 2, при нажатии- 1, при движении- 2 (суммарная боль- 5). Окружность сустава на уровне верхнего, середины и нижнего полюсов надколенника равны 39,5-38,5-34,5 см, сгибание: 5-130 градусов.
В анализе крови гемоглобин - 147 г/л, эритроциты 4,1 х 10 12/л, цв. показатель - 0,92, тромбоциты - 292 х 10 9/л, лейкоциты - 6,2 х 10 9/л, палочкоядерные- 10%, сегментоядерные- 70%, эозинофилы- 0,5%, базофилы- 2,5, лимфоциты- 12,5%, моноциты- 4,5%, СОЭ- 11 мм/час. В биохимическом анализе крови сахар- 6,29 ммоль/л, белок общий, билирубин, трансаминазы в пределах нормы.В общем анализе мочи без особенностей.
На ЭКГ синусовый ритм, горизонтальное положение электрической оси сердца. Признаки гипертрофии левого желудочка и нарушение внутрижелудочковой проводимости.
Рентгенограмма правого коленного сустава в прямой и боковой проекции от 13/5-1991 г.
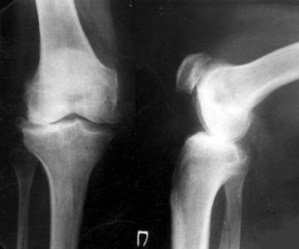 |
На рентгенограммах в 2-х проекциях отмечается неравномерное
сужение суставной щели, субхондральный склероз, значительные костные разрастания
преимущественно у наружного мыщелка, мелкие остеофиты по внутренним краям
обоих полюсов надколенника, сглаженность и деформация межмыщелковых возвышений. |
1. Курс интраартикулярных инъекций
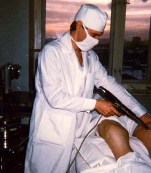 |
В 1991 г. больной проведены три игольно-струйные инъекции аппаратом "ИСИ-1" 20 мг кеналога с 0,5 мл 2% раствора новокаина
в правый коленный сустав с недельными интервалами между ними с положительной
динамикой. |
После инъекций уменьшились боли в покое - 1, уменьшились боли при нажатии - 1, при движении - 1 (суммарная боль- 3). Окружность сустава уменьшилась до 38,5-37,5-34,5 см. Объем движений увеличился до 0-140 градусов. После курса инъекций отмечено некоторое уменьшение содержания сахара в крови с 6,29 ммоль/л до 5,46 ммоль/л. Пациентка отмечала безболезненность процедуры ИСИ, положительный же клинический эффект от них она считала равным введению кеналога в сустав традиционным игольно-шприцевым способом. Достигнутая клиническая ремиссия сохранялась в течение года.
2. Артропластика правого коленного сустава
В дальнейшем пациентка отказалась от локальной инъекционной терапии и была ориентирована на оперативное лечение. В 1992 г. проведена артропластика правого коленного сустава.
3. Остеотомия большеберцовой кости с фиксацией металлической скобой
Тем не менее болевой синдром сохранялся, у больной развилась вальгусная девиация правой голени, по поводу чего 9/8-1995 г. проведена остеотомия правой большеберцовой кости с фиксацией металлической скобой.
Рентгенограмма правого коленного сустава в прямой проекции от 16/11-1995 г.
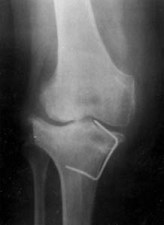 |
На прямой рентгенограмме правого коленного сустава состояние
после коррегирующей остеотомии большеберцовой кости от 9/8-1995 г. по поводу
вальгусной деформации с фиксацией металлической скобой, один конец которой
определяется в полости сустава. |
Рентгенограммы правого коленного сустава в двух проекциях от 6/2-1996г.
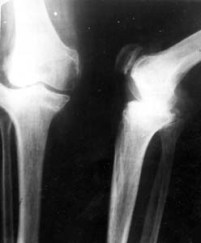 |
На рентгенограммах отмечаются явления консолидации в месте
ранее проведенной остеотомии. Состояние после удаления металлической спицы
с верхней трети большеберцовой кости от 20/12-1995 г. Отмечаются проявления
остеоартроза в виде массивных костных разрастаний в зоне межмыщелковых возвышений,
по краям костей, образующих сустав, по задним полюсам надколенника, Суставная
щель резко и неравномерно сужена. Подвывих голени кнаружи. |
4. Эндопротезирование правого коленного сустава эндопротезом AGS
Сохранение болевого синдрома, подвывих правой голени кнаружи и нарушение опорной функции ноги послужили причиной к проведению третьей операции. 12/12-1996 г. больной проведено эндопротезирование правого коленного сустава эндопротезом AGS.
Рентгенограмма правого коленного сустава в 2-х проекциях от 22/9-1999г.
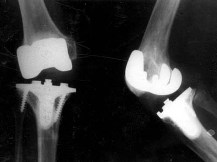 |
На рентгенограммах правого коленного сустава состояние после
эндопротезирования от 12/12-1996 г. Положение элементов эндопротеза сохранено.
Отмечается расширение медиальной суставной щели. |
5. Ревизионное эндопротезирование сустава протезом RТ+
Несмотря на эндопротезирование, больную продолжали беспокоить боли в коленных суставах, по поводу чего больная принимала вольтарен. В 1998 г. стационарное лечение в гастроэнтерологическом отделении по поводу острой медикаментозной язвы в пилорическом канале.
С 1998 г. у больной развилась недостаточность связочного аппарата, несостоятельность внутренней боковой связки с нестабильностью правого коленного сустава, с грубой вальгусной деформацией и нарушением опорной способности правой ноги, подтверждённые рентгенологически (расширение медиальной суставной щели) - больная с большим трудом ходила на короткие расстояния. Это послужило причиной выполнения четвёртой операции 20/3-2000г. - ревизионного эндопротезирования сустава протезом RТ+.
Рентгенограмма правого коленного сустава в 2-х проекциях от 19/4-2000 г.
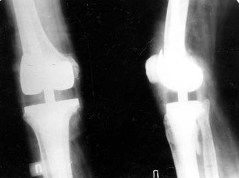 |
При контрольном рентгенологическом исследовании правого коленного
сустава состояние после повторного (ревизионного) эндопротезирования от
20/3-2000г. положение элементов эндопротеза удовлетворительное. |
25/5-2000 г. пациентка планово поступила в стационар для проведения реабилитационного лечения. Больная ходит с костылем, объём движений в правом коленном суставе 0-50 градусов. Резкое снижение тонуса мышц правого бедра. Проводилось комплексное восстановительное лечение, направленное на укрепление мышц правой нижней конечности: массаж, миостимуляция, э/форез с лидокаином. 7/6-2000 г. у больной развилась тромбэмболия мелких ветвей легочной артерии, приведшая к летальному исходу 9/6-2000 г.
Посмертный клинический диагноз:
Основное заболевание:
Тромбоз глубоких вен нижних конечностей. Двусторнний остеоартроз коленных суставов. Эндопротезирование правого коленного сустава в 1996 г. Операция ревизионного эндопротезирования правого коленного сустава от 20/3-2000 г.
Сопутствующие заболевания:
Распространенный атеросклероз с преимущественным поражением сосудов сердца, головного мозга, аорты, артерий нижних конечностей. ИБС, атеросклеротический и постинфарктный кардиосклероз (ОИМ в 1989 г). Гипертоническая болезнь III стадии. Дисциркуляторная энцефалопатия. Сахарный диабет II типа, среднетяжёлого течения, диабетическая микро- и макроангиопатия. Нефроангиосклероз. Хронический обструктивный бронхит, диффузный пневмосклероз, эмфизема легких. Хронический эрозивный гастрит. Язвенная болезнь желудка.
Причиной смерти явилась массивная рецидивирующая тромбэмболия основных стволов и мелких ветвей легочной артерии, острая сердечная и дыхательная недостаточность, отёк и дислокация головного мозга.
Вскрытие не проводилось.
Данная история приведена как пример наиболее тяжелой больной артрозом коленного сустава. Активные многократные хирургические вмешательства на правом коленном суставе (в 1992, 1995, 1996, 2000 гг.) не только не улучшили клинического течения артроза, но и привели к летальному исходу. Можно предположить, что менее агрессивная - инъекционная локальная стероидная терапия гонартроза, оказавшая благотворное влияние в 1991 г., и в дальнейшем способствовала бы сохранению достаточно высокого качества жизни больной.
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 4 352 | Дата: 14-10-2009, 18:15 |
| Отдаленные результаты локальной стероидной терапии артроза коленных суставах |
|
| |
"Внедрение
в клиническую практику локальной стероидной терапии воспалительных поражений
суставов и патологии мягких тканей явилось одним из крупных достижений медицины
середины XX века."
Насонов Е.Л., Чичасова Н.В., Ковалев В.Ю.
Локальная терапия глюкокортикоидами
Русский медицинский журнал, 1999.-№8.-С. 385-391 |
|
"Несмотря
на непревзойдённые противовоспалительные и анальгетические свойства, внутрисуставное
введение глюкокортикостероидов остаётся терапией отчаяния и весьма рискованным
мероприятием.
Полярные представления о хондропротективных и хондродегенерирующих свойствах
этих препаратов имеют практически равное количество подтверждений".
Лялина В.В., Сторожаков Г.И.
Первый опыт внутрисуставного применения "Артрозилен" при остеоартрозе
коленных суставов
Московский медицинский журнал, 2000.- № 12.- С. 41-42 |
|
За период с 1990 г. по 1993 г. в условиях поликлиники проведена инъекционная локальная стероидная терапия (ЛСТ) 61 больному артрозом (остеоартрозом) коленных суставов в фазе обострения. Преобладали больные со II-й стадией болезни и с I-й степенью функциональных нарушений суставов. Средний возраст составил 68,2 года.
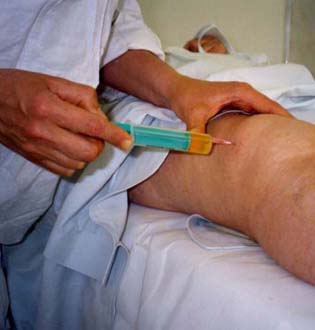 |
1-й группе из 20 больных выполнялись классические
интраартикулярные игольно-шприцевые инъекции (ИШИ) 20 мг кеналога с 0,5
мл 2% раствора новокаина 1 раз в неделю максимум до 4-х раз. В среднем в
коленный сустав выполнялось по 1,84 ИШИ. |
|
2-й группе из 41 больного проводились интра-
и периартикулярные игольно-струйные инъекции (ИСИ) с помощью полуавтоматического
игольно-струйного инъектора "ИСИ-1" тех же препаратов, в той же
дозе и с той же кратностью, что и в 1-й группе. В среднем выполнено по 2,02
ИСИ. |
 |
Противопоказаниями к ЛСТ являлись нестабильная стенокардия, стенокардия напряжения III-го функционального класса, недостаточность кровообращения II-й стадии, гипертоническая болезнь III-й стадии, инсулинозависимый сахарный диабет, атеросклеротическая дисциркуляторная энцефалопатия III-й стадии.
Значительное улучшение и улучшение отмечено у 85% больных артрозом, лечёных ИШИ, и у 90,2% больных, получавших ИСИ. Осложнений или уxудшeния cocтoяния при ЛСТ выявлено не было. Ремиссия обострений артроза свыше 1 года отмечена у 11 пациентов, получавших ИШИ (55,0%) и у 23 больных, лечёных ИСИ (56,1%).
Через 3 года инъекционную ЛСТ, как эффективную терапию обострения гонартроза расценили 11 из 20 больных 1-й группы - 55,0%. В группе из 41 пациента 2-й группы, ЛСТ, как самое эффективное лечение признали 22 человека - 53,6%.
Для оценки десятилетних результатов ЛСТ из пациентов, лечёных ИШИ и ИСИ была отобрана основная группа в 39 человек, которым далее на протяжении 10 лет проводилась ЛСТ. Данным больным в коленный сустав при обострении выполнялись шприцевые инъекции 1 мл кеналога с 10 мл 0,5% раствора новокаина не чаще, чем 1 раз в 2 недели кратностью от 1 до 4 раз в год.
Результаты лечения сравнивались с контрольной группой из 15 больных гонартрозом, сопоставимых по полу, возрасту и стадии болезни с основной группой, которым ЛСТ никогда не проводились. В обеих группах оценивались: 1) нарастание функциональной недостаточности суставов, 2) рентгенологические изменения в виде сужения суставной щели в латеральных и медиальных отделах, нарушения конгруэнтности суставных поверхностей, заострения и сглаженности межмыщелковых возвышений, динамики остеофитов, кистовидных просветлений, субхондрального склероза, признаков остеопороза, 3) динамика сопутствующих заболеваний внутренних органов.
При сравнительной оценке результатов ЛСТ нарастание функциональной недостаточности суставов, а также рентгенологической стадии и рентгенологических признаков артроза оказалось практически равными в обеих группах. При оценке сопутствующих заболеваний выявилось, что частота сахарного диабета недостоверно выше в основной группе, чем у всех 175 больных гонартрозом поликлиники, но не превышает уровня заболеваемости среди всего контингента поликлиники. Заболеваемость ожирением и катарактой в основной группе ниже, чем у всех больных гонартрозом, хотя и превышает цифры по контингенту поликлиники. У больных основной группы более часто выявлена глаукома и желчнокаменная болезнь. Низкие цифры гастрита и гастродуоденита в основной группе в сравнении с группой всех больных гонартрозом можно объяснить особенностью ЛСТ, которая сокращает пероральную медикаментозную нагрузку.
Таким образом, можно сделать следующие заключения.
1. Клиническая эффективность ЛСТ при остеоартрозе равняется 85% при использовании интраартикулярного шприцевого способа введения препарата и 90,2% при использовании интра- и периартикулярного игольно-струйного способа.
2. Ухудшения общего самочувствия, достоверно более быстрого прогрессирования сопутствующих заболеваний, сокращения сроков жизни у больных, лечёных ЛСТ, в сравнении с пациентами, не получавшими ЛСТ, не отмечено.
3. По рентгенологическим данным не получено достоверно более выраженной дегенерации костно-хрящевой ткани у больных, лечёных ЛСТ.
4. Инфекционных осложнений при ЛСТ не было.
5. Высокая клиническая эффективность ЛСТ при разном способе введения препаратов подчеркивает терапевтическую значимость инъекций стероидных препаратов для купирования обострений артроза.
6. Пожилой возраст не является противопоказанием к ЛСТ, если учитывается характер и степень выраженности сопутствующих заболеваний.
7. У пациентов с артрозом при учете показаний (стадии, фазы болезни, оценки сопутствующих заболеваний), соблюдении количества и кратности процедур, правильного выбора доз вводимых препаратов ЛСТ является эффективной, хорошо переносится и не оказывает достоверного отрицательного влияния на костно-хрящевые структуры сустава.
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 2 175 | Дата: 14-10-2009, 18:15 |
| Условия и требования к внутрисуставному и периатрикулярному введению глюкокортикостероидных (ГКС) препаратов |
|
Целая эпоха в лечении заболеваний суставов связана с глюкокортикостероидами.
Новая эра началась с 1948 г., когда Hench 21 сентября в клинике Мейо больному ревматоидным артритом сделал первую внутримышечную инъекцию кристаллов кортизона с тем ярко выраженным эффектом, который теперь хорошо известен. Во многих сотнях работ на тысячах пациентов и в многочисленных экспериментах стали изучать его эффект на ревматических больных, называя его то "улучшенным аспирином", то "эликсиром жизни".
Дж. Х. Глин /Glyn J.H./ Кортизонотерапия преимущественно при ревматических болезнях. М.: Медгиз. - 1960.- 250 с.
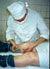
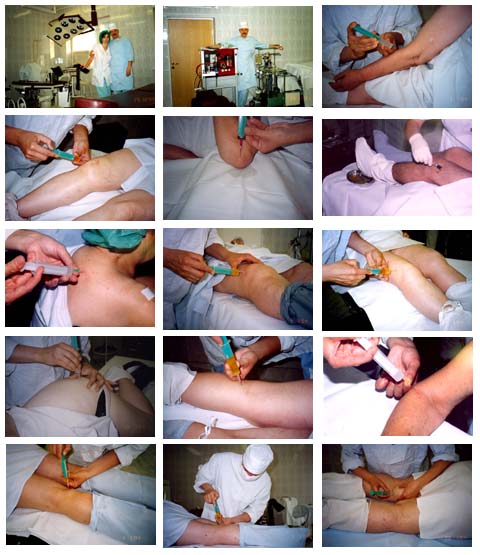
Представлены иллюстрации инъекций стероидов в операционной
Автор обращает внимание, что в отличие от множества руководств по интраартикулярным инъекциям, где изображен шприц только с лекарством, на данных снимках шприц содержит синовиальную жидкость, что указывает на попадание иглы в суставную полость.
Автор подчеркивает, что проводить интраартикулярные инъекции необходимо в хирургических перчатках.
Условия и требования к внутрисуставному и периатрикулярному введению глюкокортикостероидных (ГКС) препаратов
Методические указания №2001/25 Министерство здравоохранения Российской Федерации
Опубликовано: CONSILIUM MEDICUM, 2003.- Т. 5.- №2.- С. 109-110
Показания к внутрисуставному и периартикулярному введению глюкокортикостероидных препаратов
1. Активный артрит, особенно с выпотом в полость сустава (при ревматоидном артрите, серонегативных спондилоартритах, системных заболеваниях соединительной ткани и др.).
2. Реактивный синовит различного генеза (при остеоартрозе, подагрическом артрите, травме и др.).
3. Периртриты, тендиниты, тендовагиниты, бурситы, энтезиты и др. - неинфекционного генеза!
При определении показаний к локальному введению ГКС-препаратов необходимо учитывать следующие моменты:
А. Методика используется предпочтительно при наличии воспаления в ограниченном числе суставов и/или периартикулярных структур.
Б. В случае распространенного поражения препарат вводится в наиболее воспаленный(ые) сустав(ы).
В. Локальная терапия ГКС-препаратами также показана при необходимости ликвидации (уменьшения) воспаления и болей в суставе или околосуставных мягких тканях у пациентов с противопоказаниями к другим видам терапии (лекарственная аллергия, язвенная болезнь верхних отделов ЖКТ в стадии обострения и др.) или при недостаточной эффективности системного противовоспалительного лечения.
Противопоказания к локальной терапии глюкокортикостероидными препаратами
Абсолютные:
1. Инфекционный (септический) воспалительный процесс в суставе или околосуставных тканях, общее инфекционное забо-левание.
2. Патологическая кровоточивость (эндогенная или вызванная применением антикоагулянтов).
3. Отсутствие признаков воспаления в суставе - "сухой сустав", невоспалительный характер боли (например: остеоартроз без синовита).
4. Выраженная костная деструкция и деформация сустава (резкое сужение суставной щели, анкилоз), нестабильность сустава как исход артрита.
5. Асептический некроз формирующих сустав эпифизов костей, выраженный околосуставной остеопороз, чрессуставной перелом кости.
Относительные:
1. Общее тяжелое состояние пациента.
2. Неэффективность (или кратковременность) действия двух предыдущих инъекций (с учетом нижеуказанных индивидуальных свойств применявшихся ГКС-препаратов).
Материально-техническое обеспечение метода
Для проведения внутри- или околосуставных манипуляций с введением ГКС-препаратов в стационаре и/или в поликлинике оборудуется отдельный процедурный кабинет, соответствующий по асептическим свойствам чистой перевязочной, с предпроцедурной. Пациент снимает шерстяную и мешающую одежду, надевает чистую сменную обувь (тапочки), при длинных волосах - косынку на голову. В кабинете должны находиться:
- кушетка (стол) для пациента высотой 75-85 см для проведения манипуляций на нижних конечностях; возле кушетки (стола) желательно иметь деревянные ступеньки для больного;
- стул и столик для больного при работе на верхних конечностях;
- шкафчик с аптечкой неотложной помощи, включая ампулы седуксена (№006652, 29.02.96) или реланиума (№009800, 23.10.97);
- столик для бикса со стерильным материалом, флаконами с 70-90% спиртом и раствором йода, ампулами с физиологичес-ким раствором и анестетиками (2% лидокаин - №008425, 27.08,97; 0,5% новокаин - №71/380/35); бактерицидным пластырем; ампулами (флаконами) с лекарственными ГКС-препаратами для внутрисуставного введения:
дипроспан - №009285, 04.03.97 - в 1 ампуле 7 мг бетаметазона, трикорт - №008046,05.11.96 - или кеналог - №009887, 05.12.97 в 1 флаконе 40 мг триамсинолона, метипред - №008927, 23.04.99 - в 1 флаконе 40 мг метилпреднизолона, гидрокортизон-ацетат-№2057,09.08.88; №83/1252/7, 21.12.98) в 1 флаконе 125 мг, в 1 ампуле - 50 мг препарата;
- стерильные шприцы (одноразовые) 2, 5 и 20 мл (типа "Луер", филиала АО "Ферейн" г. Электрогорск Московской обл. Регистра-ционный №93/199-240; Омутнинского химзавода. Регистрационный №92/135-14), с иглами 0,5-16 мм и 0,8-40 мм (типа АО "МИЗ им. Ленина" г. Ворскла. Регистрационный №89/413-10; АО "Медполимер", г. С.-Петербург. Регистрационньй №74/1170-4);
- атравматичные одноразовые иглы диаметром 1,2-2,0 мм (типа МПП "Универс" Московского завода Коорд. расточных станков. Регистрационный №94/271-29);
- стерильные резиновые перчатки;
- штатив с пробирками для синовиальной жидкости, направляемой на исследование в лабораторию;
- емкость (лоток, тазик) для слива получаемой при пункции сустава жидкости;
- столик (тумбочка) для медицинских документов, включая журнал для ежедневной регистрации выполняемых в кабинете процедур;
- клеенчатые подкладные (под конечности) подушечки размером 15x30 см и 25x40 см.
Процедуру проводит врач, владеющий техникой внутрисуставного и периартикулярного введения ГКС-препаратов. Врач нехирургического профиля должен получить специальную подготовку по данной методике и иметь соответствующий сертификат.
При выполнении процедуры врачу должна помогать медицинская сестра, владеющая элементами работы операционной сестры.
Врач и медсестра одеты в чистые халаты, шапочки и маски. Врач работает в стерильных перчатках, обрабатывая их после каждого больного спиртом.
Больной предварительно должен принять душ (ванну) и надеть чистое белье. Предполагаемое место инъекции при необходи-мости должно быть выбрито.
Описание метода
Алгоритм проведения внутрисуставного или околосуставного введения ГКС-препаратов в каждом случае состоит из следующих этапов:
1. Постановка общего диагноза (при его отсутствии).
Оценка локального - суставного, периартикулярного - статуса пациента.
Определение наличия показаний и отсутствия противопоказаний к локальному применению ГКС-препаратов. Определение места (сустава, области) планируемой инъекции. Получение информированного согласия больного на выполнение данной процедуры.
После выполнения вышеназванных предварительных действий приступают к следующему этапу.
2. Выбор препарата.
Требуются соблюдение ряда условий и учет индивидуальных свойств препаратов.
А. При выраженном локальном воспалении и боли, преимущественно у больных с хроническими ревматическими заболева-ниями, предпочтительно использовать ГКС-препараты длительного действия:
а) дипроспан (бетаметазон)
- включает быстро- и медленно растворимые соли,
- обладает быстрым (через 1-3 часа после введения) и пролонгированным противовоспалительным и обезболивающим действием (до 4-6 недель),
- не вызывает местных микрокристаллических реакций,
- не оказывает местнодистрофического действия на ткани,
- широко рекомендуется как для внутрисуставного, так и периартикулярного введения при различных артритах, вторичных синовитах, бурситах, периартритах и т.п.,
- назначается как однократно (при локализованном воспале-нии), так и повторно (при наличии соответствующих показаний);
б) трикорт, кеналог (препараты триамсинолона)
- длительность противовоспалительного и аналгезирующего эффекта - до 3-4 недель,
- могут вызывать через 6-12 час после инъекции кратковременное микрокристаллическое воспаление сустава (предупреждать пациента!),
- обладают выраженным местнодистрофическим действием вплоть до развития локализованной атрофии кожи, сухожилий, нервных стволов при повторных введениях,
- используются только для введения в полость сустава или бурсы (артриты, синовиты, бурситы),
- не показан для периартикулярного применения в мягкие околосуставные ткани (при периартритах, энтезитах, тендовагинитах и др.),
- не рекомендуется для повторного введения в суставы кистей (во избежание нежелательного косметического эффекта - кожной атрофии), особенно у детей и женщин.
Б. При умеренно выраженном местном воспалительном процессе может использоваться препарат средней длительности действия:
метипред (метилпреднизолон)
- обладает умеренным антивоспалительным и обезболивающим эффектом, длительность действия до 1,5-2 недель,
- может вызвать через 1-3 часа после введения кратковремен-ное локальное микрокристаллическое воспаление сустава (предупреждать пациента!),
- не вызывает местнодистрофического действия,
- рекомендуется и для внутри- и для околосуставного введения, в том числе - повторного, при умеренно выраженных локальных воспалительных и болевых синдромах, связанных с ревматическими заболеваниями, посттравматическими реакциями и др.
В. При умеренно и слабо выраженных артритах, вторичных синовитах, бурситах и околосуставных процессах возможно применение короткодействующего препарата:
гидрокортизон-ацетат
- обладает более слабым, по сравнению с другими, действием,
- длительность эффекта - до 1-1,5 недель,
- нередко вызывает кратковременное локальное микрокристаллическое воспаление (предупреждать пациента!),
- не обладает местнодистрофическим эффектом,
- может назначаться как однократно, так и повторно.
3. Определение дозы препарата.
Содержимое 1 ампулы или флакона каждого из вышеперечисленных ГКС-препаратов соответствует 1 целой дозе. Непосредственно перед введением все ГКС-препараты (кроме гидрокортизона) обычно разводятся стерильным физраствором или 0,5% раствором новокаина (3-5 мл - для крупного и среднего сустава, 1 мл - для мелких суставов). Доза вводимого препарата зависит от размера сустава:
- в крупный сустав (коленный, плечевой) вводится 1 целая доза (содержимое 1 ампулы или флакона).
Инъекции ГКС в тазобедренный сустав должны проводиться только при наличии абсолютных показаний, преимущественно в условиях стационара, выполнять процедуру должен только опытный специалист.
- в средние суставы (локтевые, голеностопные, лучезапястные) вводится не более 1/2 дозы препарата,
- в мелкие суставы (межфаланговые, пястно- и плюснефаланговые) вводится по 1/4-1/5 дозы (по 0,2-0,3 мл разведенного в 1 мл препарата).
4. Определение кратности процедур и промежутка между ними.
Однократная процедура состоит обычно из введения препарата в 1 крупный, или 2 средних, или 3-5 мелких суставов. Кратность определяется индивидуально: оцениваются результаты каждой предыдущей процедуры, устанавливаются показания для ее повторения.
Назначение (применение) инъекционных ГКС-препаратов внутри- или околосуставно в виде "курса" недопустимо! В случае недостаточного (кратковременного) эффекта после первой инъекции возможно ее повторение через 4-5 дней. При неэффективности последней - отказ от дальнейшей локальной терапии ГКС!
Промежуток между повторными инъекциями длительно действующих препаратов в один и тот же сустав должен быть не менее 1-2 месяцев, среднедействующих - 2-3 недели, короткодействующих - 5-7 дней:
при несоблюдении указанных промежутков имеется опасность проявления нежелательного системного эффекта ГКС и развитие (усиление) дистрофических процессов в суставном хряще и подлежащей кости (вплоть до асептического некроза). В случаях выраженного обострения полиартрита возможно проведение серии из 2-3 в/суставных инъекций в течение 2-3 недель (по 1 процедуре в неделю) в различные воспаленные суставы.
5. Проведение процедуры.
Внутри- или периартикулярное введение ГКС-препаратов производится после выполнения предыдущих этапов при строгом соблюдении всех вышеуказанных условий и требований. Процедура выполняется в соответствии с техническими правилами, известными владеющему методикой специалисту. При проведении манипуляции целесообразно дополнительно к вышесказанному выполнить следующие действия:
- пациенту с повышенной психоэмоциональной реактивностью предварительно ввести подкожно седуксен (реланиум),
- при манипулировании на мелких суставах конечностей предупредить пациента об особой болезненности этой процедуры,
- при наличии выпота - перед введением ГКС-препарата - эвакуировать воспалительную жидкость из полости сустава,
- после проведения манипуляции, особенно на нагрузочном суставе, обеспечить максимально возможный покой конечности в течение 3-4 часов,
- в медицинском документе пациента (амбулаторная карта, история болезни) и в регистрационном журнале сделать запись о выполненной процедуре с указанием даты, ФИО пациента (в журнале), локализации инъекции, названия и дозы введенного препарата и подписью врача, выполнившего процедуру
Эффективность использования метода
При строгом соблюдении вышеприведенного алгоритма, выполнении условий и требований всех его этапов, безусловном учете индивидуальных показаний и противопоказаний и технически правильном проведении манипуляции, местный противовоспалительный и обезболивающий эффект достигается в 85-90% случаев, при этом опасность развития осложнений практически отсутствует.
Многолетний опыт Института ревматологии РАМН, основанный на многих тысячах внутрисуставных и периартикулярных инъекций ГКС-препаратов больным различными ревматическими заболеваниями, свидетельствует о его высокой ценности как вспомогательного и/или самостоятельного метода лечения воспалительных и болевых суставных и периартикулярных синдромов.
Ценность метода повышается в связи с возможностью его использования не только в стационаре, но и в поликлинике. Внутрисуставное введение ГКС-препаратов применяется в клинике института каждому 3-му больному. В специально оборудованном процедурном кабинете поликлиники института за год выполняется 2,5-3 тыс. внутрисуставных и периартикулярных манипуляций.
Локальное введение ГКС-препаратов как вспомогательный метод лечения ревматологического больного позволяет сократить время госпитализации на 5-10 дней.
До 50-70% амбулаторных больных с воспалительным процессом, ограничивающимся 1-2 локализациями, сохраняют или быстро восстанавливают трудоспособность после 1-2 процедур.
Метод нашел широкое применение во многих ЛПУ России, но должен применяться при условии неукоснительного выполнения всех положений настоящего Указания.
д.м.н. Н. А. Хитров 2005 г.
|
| |
Просмотров: 5 544 | Дата: 14-10-2009, 18:14 |
|
|
Контакты: |
Доктор медицинских наук
Хитров
Николай Аркадьевич
(ревматолог, артролог)
8 (926) 537-84-03
E-mail: khithome@com2com.ru
|
|
 О ШКОЛЕ
О ШКОЛЕ
 ТОПИЧЕСКАЯ ДИАГНОСТИКА
ТОПИЧЕСКАЯ ДИАГНОСТИКА
 УЗИ диагностика
УЗИ диагностика
 МЕТОДЫ ЛОКАЛЬНОЙ ТЕРАПИИ
МЕТОДЫ ЛОКАЛЬНОЙ ТЕРАПИИ
 КАРТА САЙТА
КАРТА САЙТА
 1 2
1 2



 Ортопедическая коррекция
Ортопедическая коррекция
 Локальные физиотерапевтические воздействия
Локальные физиотерапевтические воздействия Аппликационная терапия
Аппликационная терапия Массаж и мануальная терапия
Массаж и мануальная терапия Аналоги инъекционного введение веществ широко распространены в природе. Это укусы змей, пчел, ос и т.п. Первым сознательным использованием инъекционного введения препаратов человеком является, по всей видимости, применение различных ядов для стрел. Классическим стал пример применения индейцами Южной Америки кураре во время охоты, и только значительно позднее парентеральный способ стал применяться с лечебными целями.
Аналоги инъекционного введение веществ широко распространены в природе. Это укусы змей, пчел, ос и т.п. Первым сознательным использованием инъекционного введения препаратов человеком является, по всей видимости, применение различных ядов для стрел. Классическим стал пример применения индейцами Южной Америки кураре во время охоты, и только значительно позднее парентеральный способ стал применяться с лечебными целями. 






